Virusul papiloma este una dintre cele mai frecvente infecții care afectează orice grup de vârstă. Pericolul este combinarea manifestărilor infecției cu dezvoltarea oncologiei. Pentru a evita infecția, trebuie să știți cum se transmite HPV.
Căile de transmitere a papilomavirusului uman
Virusul papiloma este o infecție care se găsește peste tot, aceasta se datorează contagiozității sale ridicate, varietății de tipuri de virus și capacității de a rămâne nevătămate în mediul înconjurător, aflându-se în celulele keratinizate exfoliate ale epidermei. Boala rămâne în organism fără manifestări; o persoană nu bănuiește mult timp că este purtător de HPV. Virusul este periculos deoarece unele tipuri au un risc oncogen și sunt asociate cu cancerul.
Virusul papiloma uman are multe căi diferite de infecție și transmitere care implică contact direct.
Relații sexuale
Potrivit cercetărilor, principala cale de transmitere a HPV genital este contactul sexual. Atât bărbații, cât și femeile pot fi purtători de HPV. Când este infectat în timpul actului sexual fără prezervativ cu un purtător de virus, agentul patogen pătrunde în stratul bazal al epiteliului scuamos stratificat și infectează celulele. Poate fi într-o stare epizomală, neintegrată în genomul celulei gazdă sau într-o stare integrată (încorporată). HPV se află în epidermă în stare inactivă. În ciuda absenței simptomelor clinice, probabilitatea de a infecta un partener rămâne. În timpul actului sexual, apar microtraume ale membranei mucoase, care contribuie la eliberarea agentului patogen la suprafață și la infectarea partenerului.
Când apar condiloame, infecțiozitatea crește. Celulele conțin particule virale mature care apar pe suprafața membranei mucoase sau a pielii. Condiloamele sunt periculoase, sunt surse de HPV.
Apariția condiloamelor este tipică pentru genotipurile HPV 6 și 11. Se găsesc în 70% din cazurile de vizite la ginecologie.
Creșterile datorate acestui mecanism de transmitere au o localizare caracteristică în zona intimă:
- genitale externe, interne;
- zona anala;
- membrana mucoasă a cavității bucale.
La bărbați, capul, preputul și deschiderea externă a uretrei sunt afectate. La femei - labiile exterioare și interioare, vaginul, perineul, zona perianală.
Îndepărtarea verucilor genitale este o etapă importantă a tratamentului care nu trebuie neglijată.
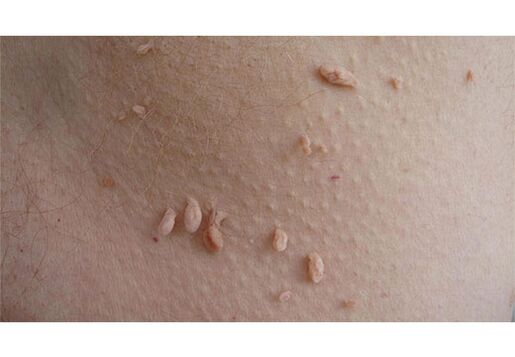
Mod casnic
Te poți infecta cu HPV în viața de zi cu zi. Este tipic pentru verucile vulgare, pentru care locul de apariție este degetele, crestele periungale, suprafața exterioară a mâinilor, antebrațul, fața și alte părți ale corpului. Sunt afectați membrii de familie ai persoanei bolnave (părinți, copii). Virusul papiloma ajunge la o altă persoană atunci când folosește produse de igienă comune (prosop, pantofi), strânge mâna, poartă aceleași haine, îmbrățișează.
Există șansa de a infecta pe alții atunci când vizitați locuri aglomerate. Acest lucru se aplică piscinelor, saunelor, băilor, unde riscul de transmitere a HPV este mare.
Printr-un sărut
Uneori, orice tip de HPV se transmite printr-un sărut obișnuit, afectând membranele mucoase ale gurii și pielea feței. Tipurile 6 și 11 afectează cel mai adesea gura. Se găsesc în 90% din cazuri cu veruci genitale. Pot apărea tulpinile 2, 16, 18, 33, cu diferite grade de oncogenitate.
Saliva conține epiteliu exfoliat infectat. În timpul unui sărut, o parte a pielii intră în corpul celeilalte persoane. Are loc transmiterea infecției. Încălcarea integrității membranei mucoase contribuie la infecție. Leziunile minore care apar în timpul periajului pe dinți sau în timpul consumului de alimente fierbinți și aspre nu sunt observate în cavitatea bucală. Acest lucru perturbă protecția locală a barierelor biologice.
De la mamă la copil
Dacă viitoarea mamă a fost infectată înainte de sarcină, atunci boala poate progresa la stadiul de semne clinice avansate în timpul sarcinii din cauza modificărilor hormonale. Dacă acestea sunt veruci vulgare și nu există leziuni ale organelor genitale, nu este nimic de care să vă fie frică. Este suficient să vezi constant un medic. Dacă organele genitale sunt afectate, există posibilitatea ca copilul să se infecteze la trecerea prin canalul de naștere. Sunt afectate pielea, mucoasele gurii, faringele și tractul respirator superior. Boala poate fi recurentă și poate duce la papilomatoză, afectând corzile vocale și laringele.
Transmiterea la un copil nu este posibilă prin lapte în timpul alăptării și prin sânge prin placentă.
Papiloamele de pe corp sunt contagioase?
Pielea corpului este afectată de veruci vulgare, plate, plantare. Fiecare dintre ele diferă ca aspect și structură.
Transmiterea are loc prin contactul cu pielea afectată. Promovează deteriorarea stratului cornos al epidermei. Focarele HPV sunt localizate pe mâini, infecția se răspândește rapid. Apariția verucilor este cauzată de un virus de tip 2, care are un risc oncogen scăzut și este considerat sigur. Negii sunt caracteristici copilăriei și pubertății. De obicei pleacă singuri în doi ani.
Papiloamele plate sunt cauzate de tipurile 3 și 5. Locațiile tipice sunt fața și mâinile. Caracteristic adolescenței.
Negii plantari sunt cauzați de tipul 1. Apar în locuri de frecare constantă și presiune de la pantofi. Se transmite prin contactul gospodăresc prin utilizarea pantofilor, prosoapelor pentru picioare și în piscine.
În mod normal, organismul nu se infectează cu aceste tipuri de negi la primul contact din cauza imunității locale. Dar transmiterea este posibilă după gripă sau răceală.
HPV genital este dobândit în 60% din cazuri în timpul primului contact sexual. Dacă o femeie este infectată, ea este capabilă să transmită virusul la 9 din 10 dintre partenerii săi. Datorită contagiozității ridicate a condiloamelor, contactului strâns și apariției microtraumelor.

Doar un partener poate avea HPV?
Doar un partener poate avea HPV, dar este imposibil să fii 100% sigur. Adesea, oamenii nu bănuiesc că sunt infectați din cauza unei perioade lungi de incubație, neglijează contracepția și își infectează partenerul.
Când un partener are un sistem imunitar puternic, este posibilă o rezistență eficientă la HPV.
Dacă infecția apare în stare latentă, persoana nu bănuiește că este bolnavă. În acest caz, virusul este transmis partenerului.
Este posibil să previi infecția?
Infecția poate fi prevenită prin influențarea factorilor declanșatori care contribuie la transmiterea bolii. Trebuie să respectați regulile:
- schimbă rareori partenerii sexuali;
- respectați regulile de igienă personală;
- Nu folosiți numai papuci, lenjerie de pat, prosoape.
O modalitate eficientă este vaccinarea. Se efectuează de la 9 la 26 de ani, care nu au avut HPV. Vaccinarea se efectuează la vârste mai înaintate, dacă nu există transport al virusului. Pentru a face acest lucru, se utilizează o metodă de diagnosticare pentru a determina prezența ADN-ului papilomavirus. Există două vaccinuri. Acestea vă permit să dezvoltați o imunitate specifică și să preveniți infecția cu cele mai comune și periculoase tulpini - 6, 11, 16 și 18. Pentru a vaccina băieții, se utilizează unul dintre vaccinuri, nu există rezultate de la utilizarea celui de-al doilea vaccin la bărbați.
În prezent, doar câteva țări au adăugat vaccinuri pe lista obligatorii (SUA, Marea Britanie).
Vaccinurile asigură imunitate până la 5 ani. Transferul nu este posibil în acești ani.
Prevenirea complicațiilor
Există mai multe etape pentru a preveni dezvoltarea cancerului la femei:
- prevenirea primară;
- secundar;
- terţiar
Metodele de prevenire primară includ vaccinarea.
Prevenția secundară presupune efectuarea unor examinări de către medici specialiști (dermatolog, ginecolog) în vederea identificării în timp util a unei afecțiuni precanceroase (eroziune cervicală, displazie, polipi) și tratament.
Tratamentul terțiar include un set de măsuri terapeutice pentru tratamentul formelor subclinice, clinice de HPV, inclusiv terapia medicamentoasă și îndepărtarea hardware a excrescentelor.
În prezent, vaccinarea este considerată cea mai eficientă modalitate de a preveni transmiterea infecției.




















